Tipos de hongos en los pies: cómo identificarlos y tratarlos

Picor entre los dedos, descamación o cambios en la uña son algunos de los síntomas más habituales de los hongos en los pies, una infección frecuente que no siempre se identifica a tiempo.
En muchos casos, el problema comienza de forma silenciosa: un ligero picor entre los dedos, una descamación que se confunde con sequedad o una uña que cambia de color sin dar demasiada importancia. Sin embargo, con el tiempo, esa infección puede extenderse, hacerse más resistente o incluso reaparecer tras tratamientos aparentemente correctos.
En el fondo, lo que ocurre es una colonización progresiva de la capa más superficial de la piel por hongos capaces de degradar queratina. Y cuando ese proceso se mantiene, la infección deja de ser un problema puntual para convertirse en algo persistente.
Los hongos en los pies pueden presentarse de distintas formas según la zona afectada: entre los dedos, en la planta o en las uñas. Identificar el tipo de infección es clave porque el tratamiento cambia en cada caso.
Las formas leves suelen responder a antifúngicos tópicos en 2–4 semanas, mientras que la afectación de las uñas o las infecciones persistentes pueden requerir tratamiento oral durante meses.
¿Cómo saber si tengo hongos en los pies?
En muchos casos, los hongos en los pies no empiezan con un cuadro claro. De hecho, es habitual que los primeros signos pasen desapercibidos o se confundan con sequedad o irritación leve.
Sin embargo, hay una serie de síntomas que, cuando aparecen de forma persistente, orientan bastante hacia una infección fúngica.
- Picor persistente, especialmente entre los dedos
- Descamación o piel blanquecina que no mejora con hidratación
- Fisuras o grietas en zonas interdigitales
- Ampollas pequeñas en la planta o bordes del pie
- Cambios en la uña: engrosamiento, color amarillento o fragilidad
- Mal olor que no desaparece con la higiene habitual
Cuando estos signos se mantienen en el tiempo o no responden a medidas básicas, es cuando cobra sentido valorar si realmente hay una infección fúngica y no otro problema cutáneo.
Por eso, no se trata solo de “tener hongos”, sino de entender qué tipo de infección está presente y cómo se comporta. Ahí es donde realmente cambia el manejo clínico.
¿Qué son los hongos en los pies y por qué aparecen?
La mayoría de las infecciones fúngicas del pie están causadas por dermatofitos, especialmente Trichophyton rubrum y Trichophyton interdigitale. Son microorganismos que tienen afinidad por la queratina, lo que explica su capacidad para colonizar la piel plantar, los espacios interdigitales y las uñas.
El entorno facilita mucho su desarrollo. La combinación de humedad, calor y falta de ventilación, típica del calzado cerrado o de instalaciones como vestuarios o piscinas, crea un escenario ideal para su crecimiento.
En la práctica, esto explica por qué algunos perfiles tienen más riesgo: deportistas, personas con hiperhidrosis o pacientes que utilizan calzado oclusivo durante muchas horas.
Tipos de hongos en los pies: lo que cambia en cada caso
No todas las infecciones fúngicas del pie se ven igual, ni evolucionan de la misma forma. De hecho, reconocer su patrón clínico es lo que permite orientar correctamente el tratamiento desde el inicio.
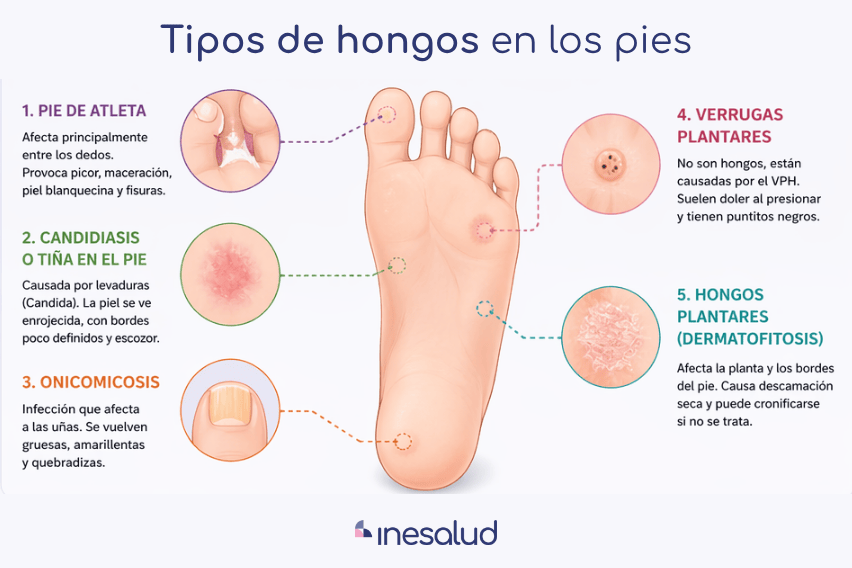
Forma interdigital: cuando empieza entre los dedos
Es la presentación más habitual del pie de atleta. Aparece sobre todo entre el cuarto y el quinto dedo, donde la humedad se mantiene con facilidad. La piel se vuelve blanquecina, macerada y con pequeñas fisuras que pueden resultar dolorosas.
El síntoma que más suele llamar la atención es el picor, que no mejora con higiene convencional y que puede intensificarse con el calor o la sudoración.
Forma hiperqueratósica: una evolución más silenciosa
Aquí la infección se extiende por la planta del pie y los bordes laterales, lo que comúnmente se conoce como hongos plantares o dermatofitosis plantar. La piel se ve más seca, con descamación difusa, y muchas veces el paciente lo interpreta como una simple sequedad.
Sin embargo, es una de las formas más persistentes. No suele picar tanto, pero sí tiende a cronificarse si no se trata correctamente.
Forma vesicular: cuando predomina la inflamación
En este caso, lo que aparece son pequeñas ampollas en la planta o los bordes del pie. Suelen ser muy pruriginosas y pueden generar molestias al caminar.
Es una forma más aguda y, en ocasiones, puede confundirse con otras patologías como el eccema dishidrótico, lo que complica el diagnóstico.
Candidiasis en el pie: cuando no es un dermatofito
Aunque la mayoría de infecciones están causadas por dermatofitos, en algunos casos intervienen levaduras como Candida. Su comportamiento clínico es algo distinto y suele aparecer en contextos más específicos.
Es más frecuente en zonas muy húmedas, en pacientes con hiperhidrosis o en situaciones donde la piel permanece macerada de forma continua. También puede verse en personas con alteraciones del sistema inmunitario.
A diferencia de otras formas, la piel puede presentar un aspecto más eritematoso, con bordes menos definidos y sensación de escozor más que de picor.
Onicomicosis: cuando la infección afecta a la uña
Cuando el hongo alcanza la uña, el problema cambia de dimensión. La uña se engrosa, pierde su aspecto habitual y puede volverse quebradiza o separarse del lecho ungueal.
La evolución es lenta, pero el tratamiento también lo es. Y aquí, los tratamientos tópicos suelen quedarse cortos.
Además de las infecciones fúngicas, hay otras lesiones que suelen confundirse con hongos y que conviene diferenciar.
¿Son hongos las verrugas plantares?
Es una duda muy habitual. Muchas personas confunden las verrugas plantares con hongos, pero en realidad no tienen el mismo origen.
Las verrugas plantares están causadas por el virus del papiloma humano (VPH), no por hongos. Suelen aparecer como lesiones endurecidas en la planta del pie, a veces con pequeños puntos negros en su interior y dolor al presionar.
La diferencia es importante, porque el tratamiento no tiene nada que ver. Mientras que las infecciones fúngicas se tratan con antifúngicos, las verrugas requieren abordajes específicos como queratolíticos o crioterapia.
| Tipo de infección | Zona afectada | Cómo suele empezar | Evolución |
|---|---|---|---|
| Interdigital | Entre los dedos | Picor y maceración | Rápida |
| Mocasín | Planta | Descamación seca | Crónica |
| Vesicular | Planta/bordes | Ampollas | Inflamatoria |
| Onicomicosis | Uñas | Cambio de color | Lenta |
Te puede interesar Cuidado de los pies: una inversión en el bienestar
Diagnóstico: cuando conviene confirmar
En muchos casos, la clínica es suficiente para orientar el diagnóstico. Sin embargo, cuando la evolución no es la esperada o hay dudas, es recomendable confirmarlo.
El examen con hidróxido de potasio (KOH) permite visualizar el hongo de forma directa. El cultivo micológico, por su parte, ayuda a identificar el agente causal, algo especialmente útil en infecciones recurrentes.
No hay que olvidar que algunas patologías como la psoriasis o la dermatitis pueden simular este tipo de infecciones, lo que hace importante no asumir el diagnóstico sin valorar el contexto.
Tratamiento: por qué no todos los casos se manejan igual
El tratamiento depende en gran medida del tipo de infección y de su extensión.
En las formas más superficiales, los antifúngicos tópicos suelen ser suficientes. Aplicados de forma constante durante varias semanas, consiguen controlar la infección en la mayoría de los casos.
Sin embargo, cuando la infección afecta a las uñas o se ha vuelto persistente, el tratamiento cambia. En estos casos, los antifúngicos orales son los que ofrecen mejores resultados, aunque requieren más tiempo y seguimiento.
Hay un detalle que marca la diferencia en la evolución: la adherencia al tratamiento y la desinfección del entorno. Si esto falla, la recaída es mucho más probable.
En resumen: no todos los hongos en los pies son iguales. La localización, el tipo de lesión y la evolución permiten orientar el diagnóstico y elegir el tratamiento más adecuado desde el inicio.
Te puede interesar Conoce al podólogo: cuidado experto de tus pies
Prevención: lo que realmente evita que vuelvan
Más allá del tratamiento, hay factores cotidianos que condicionan la aparición de estas infecciones.
Secar bien los pies, utilizar calzado transpirable o evitar caminar descalzo en zonas húmedas no son recomendaciones menores. Son, de hecho, las que más impacto tienen en evitar nuevas infecciones.
- Después de la ducha: secar bien entre los dedos
- Calzado: priorizar materiales transpirables
- Espacios públicos: usar siempre protección
- Si hubo infección: desinfectar el calzado
¿Cuándo consultar con un profesional?
Cuando la infección no mejora tras varias semanas, afecta a las uñas o aparece en pacientes con factores de riesgo como diabetes, es importante consultar.
En estos casos, el manejo cambia y el riesgo de complicaciones es mayor, por lo que el abordaje debe ser más preciso.
Preguntas frecuentes sobre los hongos en los pies
Estas son algunas de las dudas más habituales en consulta y en búsqueda online cuando se habla de hongos en los pies:
Formación sanitaria recomendada
Las infecciones cutáneas forman parte de la práctica clínica diaria, pero su manejo no siempre es tan sencillo como parece. Diferenciar correctamente, elegir el tratamiento adecuado y prevenir recaídas requiere actualización constante.
En INESALUD, la formación sanitaria especializada permite profundizar en dermatología clínica con un enfoque práctico y aplicado a la realidad asistencial.
Nota: Este contenido tiene carácter informativo y no sustituye la valoración por un profesional sanitario.



