Todo sobre la psoriasis: causas, tipos y tratamientos efectivos

La psoriasis es una enfermedad inflamatoria crónica de la piel que puede manifestarse de distintas formas y afectar a zonas como el cuero cabelludo, las manos, las uñas o el área genital.
En este artículo conocerás qué es la psoriasis, cuáles son sus causas, qué tipos existen y qué opciones de tratamiento pueden ayudar a controlar la enfermedad.
¿Qué es la psoriasis?
En la psoriasis en la piel, el sistema inmunitario favorece una respuesta inflamatoria anómala que acelera el recambio de los queratinocitos. Como consecuencia, las células cutáneas se acumulan en la superficie y forman placas eritematosas, descamativas, bien delimitadas y, en muchos casos, pruriginosas. Este ciclo celular acelerado genera acumulación de células muertas en la epidermis y da lugar a las lesiones características.
La psoriasis no debe entenderse solo como un problema estético: puede afectar al confort físico, al sueño, la funcionalidad y la calidad de vida. Por eso, su abordaje debe valorar extensión, localización, síntomas e impacto psicológico.
Causas de la psoriasis
Las causas de la psoriasis no se explican por un único factor. Actualmente se entiende como una enfermedad de base inmunogenética, en la que una predisposición individual interactúa con desencadenantes ambientales. Su fisiopatología implica una activación inmunitaria anómala y citocinas inflamatorias como TNF-α, IL-17 e IL-23.
En la práctica clínica, la psoriasis puede aparecer o empeorar por infecciones, lesiones cutáneas, estrés, tabaco, determinados fármacos, consumo elevado de alcohol, clima frío y seco o retirada brusca de corticoides sistémicos.
El seguimiento sanitario debe valorar la gravedad de las lesiones, la afectación de zonas sensibles como manos, uñas, cuero cabelludo, cara o genitales, así como la presencia de dolor, prurito, fisuras, síntomas articulares o impacto psicológico. También puede ser útil revisar hábitos modificables, incluida la alimentación, por su relación con la salud de la piel.
¿Cómo empieza la psoriasis?
La psoriasis suele comenzar con placas eritematosas y descamativas, bien delimitadas, que pueden producir picor, escozor, tirantez o fisuración. En algunos pacientes aparece de forma localizada, por ejemplo en codos, rodillas, cuero cabelludo o zona lumbar; en otros, debuta con lesiones múltiples, como ocurre en la psoriasis en gotas tras infecciones estreptocócicas.
Mientras las células cutáneas suelen renovarse aproximadamente en un mes, en la psoriasis este proceso puede producirse en pocos días, generando acumulación de células y escamas.
¿Por qué sale psoriasis?
La psoriasis “sale” cuando una persona predispuesta desarrolla una respuesta inflamatoria cutánea mantenida. No se debe a falta de higiene ni a una infección superficial de la piel. Intervienen factores genéticos como HLA-Cw6 y mutaciones en CARD14, además de infecciones, fármacos y estilo de vida como elementos implicados en el inicio o exacerbación de la enfermedad.
También puede aparecer sobre zonas previamente lesionadas por rascado, heridas, quemaduras solares o fricción, fenómeno conocido como fenómeno de Koebner. Por eso, el cuidado de la barrera cutánea y la reducción de microtraumatismos tienen relevancia preventiva.
¿La psoriasis es contagiosa?
No. La psoriasis no es contagiosa. No se transmite por contacto físico, por compartir ropa, por relaciones sexuales, por agua ni por aire. La psoriasis no se propaga de una persona a otra.
Esta aclaración es importante porque las lesiones visibles pueden generar estigma social. Aunque algunas placas puedan confundirse visualmente con infecciones cutáneas, su origen es inflamatorio e inmunomediado, no infeccioso.
¿La psoriasis es hereditaria?
La psoriasis tiene un componente hereditario, pero no sigue un patrón de herencia simple. Tener antecedentes familiares aumenta el riesgo, aunque no implica necesariamente desarrollar la enfermedad. Del mismo modo, una persona puede presentar psoriasis sin familiares diagnosticados.
La literatura académica describe una fuerte contribución genética, con mayor concordancia en gemelos monocigóticos que dicigóticos y antecedentes familiares en una proporción relevante de pacientes. En la práctica, lo más adecuado es hablar de predisposición genética combinada con desencadenantes ambientales.
Tipos de psoriasis
Los tipos de psoriasis se diferencian por la morfología de las lesiones, la localización, la extensión y la gravedad clínica. Las formas principales incluyen psoriasis en placas, en gotas, invertida, pustulosa, eritrodérmica, ungueal y artritis psoriásica, aunque en un mismo paciente pueden coexistir varios patrones.
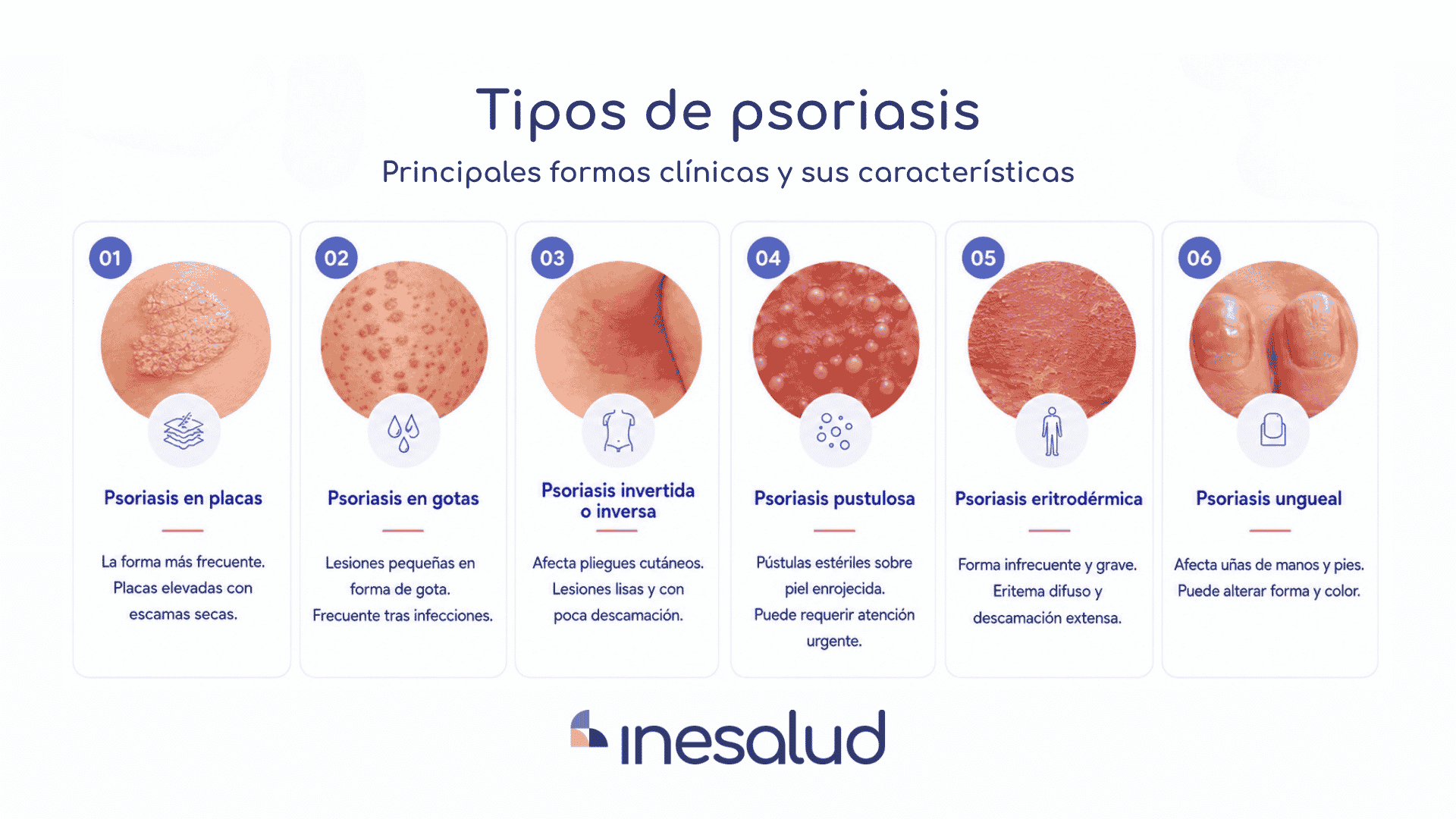
Psoriasis en placas
La psoriasis en placas es la forma más frecuente. Se manifiesta con placas elevadas, eritematosas, bien delimitadas y cubiertas por escamas secas. Suele localizarse en codos, rodillas, región lumbar y cuero cabelludo.
Psoriasis en gotas
La psoriasis en gotas se caracteriza por lesiones pequeñas, múltiples y con forma de “gota”, distribuidas sobre todo en tronco, brazos y piernas. Es más frecuente en niños, adolescentes y adultos jóvenes, y puede aparecer tras infecciones estreptocócicas, especialmente faringoamigdalitis.
Psoriasis invertida o inversa
La psoriasis invertida afecta zonas de pliegue, como ingles, axilas, región submamaria, interglútea o genital. Suele presentar lesiones lisas, brillantes y con menor descamación por la humedad y fricción de estas áreas. Puede confundirse con otras dermatosis de pliegues o cuadros inflamatorios cutáneos, por lo que conviene diferenciarla de procesos como la dermatitis atópica en niños cuando existen lesiones eccematosas o pruriginosas.
Psoriasis pustulosa
La psoriasis pustulosa se caracteriza por la aparición de pústulas estériles sobre una base eritematosa. Puede ser localizada, como la forma palmoplantar, o generalizada. Esta última puede acompañarse de fiebre, malestar general, inflamación sistémica y afectación extensa, por lo que requiere valoración médica urgente.
Psoriasis eritrodérmica
La psoriasis eritrodérmica es una forma infrecuente pero grave. Puede afectar a gran parte de la superficie corporal con eritema difuso, descamación intensa, prurito, dolor y riesgo de complicaciones sistémicas. Puede desencadenarse por retirada brusca de tratamientos, infecciones, fármacos o psoriasis mal controlada.
Psoriasis ungueal: psoriasis en uñas
La psoriasis ungueal afecta uñas de manos y pies. Puede producir piqueteado ungueal, manchas en “gota de aceite”, engrosamiento subungueal, onicólisis, fragilidad, deformidad o cambios de coloración. Su presencia tiene importancia clínica porque puede asociarse a mayor riesgo de artritis psoriásica.
Diferencia entre hongos y psoriasis en las uñas
La diferencia entre hongos y psoriasis en las uñas no siempre es evidente. La onicomicosis suele producir engrosamiento, coloración amarillenta y material subungueal por infección fúngica; la psoriasis ungueal puede causar pitting, onicólisis, manchas asalmonadas y afectación simultánea de piel o articulaciones. En casos dudosos, la confirmación requiere evaluación dermatológica y, si procede, estudio micológico.
Dónde puede aparecer la psoriasis
La psoriasis puede aparecer en prácticamente cualquier zona cutánea, aunque algunas localizaciones son especialmente frecuentes o tienen mayor impacto funcional.
Psoriasis nerviosa: cómo afecta el estrés a la psoriasis
El término psoriasis nerviosa se utiliza con frecuencia en búsquedas de pacientes, aunque no corresponde a una clasificación clínica independiente. Lo más preciso es hablar de psoriasis influida por estrés, ya que los factores psicoemocionales pueden actuar como desencadenantes o agravantes en personas predispuestas.
En la práctica, el estrés puede aumentar el prurito, alterar el descanso, favorecer el rascado y dificultar la adherencia terapéutica. Por eso, su abordaje debe complementar el tratamiento dermatológico mediante educación sanitaria, identificación de desencadenantes, descanso adecuado, actividad física adaptada y apoyo psicológico cuando sea necesario.
Tratamiento biológico para la psoriasis
El tratamiento biológico para la psoriasis se utiliza principalmente en pacientes con psoriasis moderada-grave, extensa, resistente a tratamientos tópicos o sistémicos convencionales, o con localizaciones de alto impacto, como manos, uñas, cara, cuero cabelludo o área genital. También puede considerarse cuando existe artritis psoriásica o un deterioro relevante de la calidad de vida.
Los fármacos biológicos actúan sobre dianas inmunológicas específicas implicadas en la inflamación psoriásica. Entre las familias más utilizadas se encuentran los inhibidores de TNF-α, los inhibidores de IL-17, los inhibidores de IL-23 y los inhibidores de IL-12/23. Las guías AAD-NPF señalan que el manejo con biológicos forma parte del tratamiento de la psoriasis moderada-grave y debe incluir educación, monitorización y valoración individual de beneficios y riesgos.
La elección depende de la gravedad, la calidad de vida, las comorbilidades, los tratamientos previos, el riesgo infeccioso y la posible afectación articular.
Cómo vivir con psoriasis
Vivir con psoriasis implica combinar tratamiento médico, cuidado diario de la piel y control de desencadenantes. El manejo debe adaptarse al tipo de psoriasis, la extensión, la localización y la presencia de comorbilidades.
En el día a día, es recomendable mantener una buena hidratación cutánea, evitar el rascado, reducir la fricción, utilizar productos de higiene suaves, cuidar la exposición solar y conocer las pautas de fotoprotección según enfermedades dermatológicas.
Además del tratamiento médico, algunos pacientes se interesan por el papel de los hábitos de vida, los cuidados complementarios y determinados compuestos naturales, como se aborda en contenidos sobre las propiedades del jengibre en la piel. En cualquier caso, estos recursos no deben sustituir la valoración dermatológica ni el tratamiento indicado.
El seguimiento sanitario debe valorar la gravedad de las lesiones, la afectación de zonas sensibles como manos, uñas, cuero cabelludo, cara o genitales, así como la presencia de dolor, prurito, fisuras, síntomas articulares o impacto psicológico.
Preguntas frecuentes
Formaciones que podrían interesarte
Si quieres profundizar en dermatología desde una perspectiva sanitaria, estas formaciones pueden ayudarte a ampliar competencias clínicas y actualizar conocimientos en el abordaje de patologías cutáneas.
Curso en dermatología para titulados universitarios en medicina
Curso en dermatología para enfermería
Curso en dermatología para farmacia
Referencias bibliográficas
- Dhabale A, Nagpure S. Types of Psoriasis and Their Effects on the Immune System. Cureus. 2022;14(9):e29536. doi:10.7759/cureus.29536.
- Lee EB, Wu KK, Lee MP, Bhutani T, Wu JJ. Psoriasis Risk Factors and Triggers. Cutis. 2018;102(Suppl 5):18-20.
- Greaves MW, Weinstein GD. Treatment of Psoriasis. New England Journal of Medicine. 1995;332(9):581-588. doi:10.1056/NEJM199503023320907.
- Menter A, Strober BE, Kaplan DH, et al. Joint AAD-NPF guidelines of care for the management and treatment of psoriasis with biologics. Journal of the American Academy of Dermatology. 2019;80(4):1029-1072. doi:10.1016/j.jaad.2018.11.057.
- Elmets CA, Leonardi CL, Davis DMR, et al. Joint AAD-NPF guidelines of care for the management and treatment of psoriasis with awareness and attention to comorbidities. Journal of the American Academy of Dermatology. 2019;80(4):1073-1113.



