Cómo prevenir caídas en personas mayores

Las caídas en personas mayores son uno de los problemas más relevantes en geriatría, atención sociosanitaria y cuidados de larga duración. No deben entenderse como una consecuencia inevitable de la edad, sino como una señal de riesgo que requiere valoración, prevención y seguimiento. Una caída puede provocar lesiones físicas, pérdida de confianza, miedo a caminar, reducción de la movilidad y mayor dependencia.
La evidencia científica señala que las caídas se relacionan con factores múltiples: antecedentes de caída, alteraciones de la marcha, debilidad muscular, deterioro cognitivo, limitación funcional, medicación psicotrópica y condiciones del entorno. Además, también influyen aspectos subjetivos y sociales, como el miedo, la soledad, el desconocimiento corporal o la dificultad para adaptar la vivienda. Por eso, la prevención de caídas en personas mayores exige una mirada integral.
¿Qué son las caídas en personas mayores? Son eventos en los que una persona mayor pierde el equilibrio y termina en el suelo o en un nivel inferior de forma involuntaria. Su prevención requiere valorar factores clínicos, funcionales, ambientales y sociales.
Cuidado con las caídas en personas mayores
Una caída no es solo “un tropiezo”. En personas mayores, puede marcar un antes y un después en la autonomía. Incluso cuando no hay fractura, el episodio puede generar inseguridad, limitar las actividades diarias y favorecer el sedentarismo.
Desde el punto de vista técnico-sanitario, cada caída debe analizarse como un evento clínico. Es importante saber dónde ocurrió, qué estaba haciendo la persona, si hubo mareo, pérdida de equilibrio, urgencia para ir al baño, mala iluminación, obstáculos en el suelo o cambios recientes en la medicación. Esta información ayuda a identificar la causa y evitar nuevas caídas.
Causas de caídas en personas mayores
Las causas de caídas en personas mayores suelen ser multifactoriales. Lo habitual es que coincidan factores intrínsecos, relacionados con la persona, y factores extrínsecos, vinculados al entorno.
Factores de riesgo en ancianos
Entre los principales factores de riesgo en ancianos destacan las caídas previas, la marcha inestable, la pérdida de fuerza, los problemas de equilibrio, la disminución de la visión, el deterioro cognitivo, la dificultad para levantarse o caminar, el sedentarismo, el uso de calzado inadecuado y la polimedicación. En este punto, también conviene prestar atención a la sarcopenia, ya que la pérdida progresiva de masa y fuerza muscular puede afectar a la estabilidad, la movilidad y la autonomía de la persona mayor.
El antecedente de caída es especialmente importante: una persona mayor que ya se ha caído tiene más riesgo de volver a caer si no se revisan las causas del episodio. También influyen el miedo a caer y la pérdida de confianza en el propio cuerpo, porque pueden reducir la actividad y empeorar la fuerza y el equilibrio.
Condiciones médicas que aumentan el riesgo
Algunas enfermedades incrementan el riesgo de caídas en ancianos. Entre ellas se encuentran la enfermedad de Parkinson, los antecedentes de ictus, la diabetes, la hipotensión ortostática, los mareos, los trastornos vestibulares, la incontinencia urinaria, la osteoporosis, el deterioro cognitivo y los problemas musculoesqueléticos.
La medicación también requiere atención. Sedantes, benzodiacepinas, antidepresivos, neurolépticos, antihipertensivos o tratamientos que favorecen la somnolencia, la confusión o las bajadas de tensión pueden alterar la estabilidad postural. En personas mayores polimedicadas, revisar periódicamente el tratamiento es una medida preventiva clave.
Factores ambientales, sociales y del entorno
El entorno puede proteger o aumentar el riesgo. Alfombras sueltas, cables, suelos mojados, mala iluminación, escaleras sin pasamanos, baños sin barras de apoyo o muebles inestables son causas frecuentes de caídas.
También influyen factores sociales. Vivir solo, tener poco apoyo, no poder adaptar la vivienda o normalizar las caídas como “cosas de la edad” puede retrasar la prevención. Por eso, valorar el contexto de vida es tan importante como revisar la marcha o la medicación.
Consecuencias de las caídas en ancianos
Las caídas en ancianos pueden tener consecuencias físicas, funcionales y emocionales. Algunas solo provocan hematomas o heridas leves, pero otras causan fracturas, traumatismos craneales o pérdida importante de autonomía.
Lesiones comunes tras una caída
Las lesiones más habituales son contusiones, heridas, esguinces, dolor musculoesquelético y limitación temporal de la movilidad. Entre las complicaciones más graves se encuentran las fracturas de muñeca, húmero, pelvis y cadera. La fractura de cadera es especialmente relevante por su impacto en la movilidad, la rehabilitación y la independencia.
También hay que considerar el tiempo que la persona permanece en el suelo. Si vive sola y no puede pedir ayuda, pueden aparecer deshidratación, hipotermia, lesiones por presión o deterioro físico añadido.
Impacto emocional y psicológico
El miedo a volver a caer es una de las consecuencias más frecuentes. Puede llevar a evitar salidas, caminar menos, abandonar actividades sociales o depender más de otras personas. Este círculo es peligroso: menos actividad implica menos fuerza, peor equilibrio y más riesgo de nuevas caídas.
Lectura recomendada
Cuando el miedo a caer limita la vida diaria
Tras una caída, algunas personas mayores no solo presentan lesiones físicas: también pueden desarrollar inseguridad, evitar caminar, reducir sus actividades y perder autonomía de forma progresiva. Este fenómeno se conoce como síndrome post caída y conviene detectarlo a tiempo.
Si quieres profundizar en sus síntomas, consecuencias y abordaje, puedes leer esta guía específica sobre el tema.
Cuando el miedo a caer limita la vida diaria
Tras una caída, algunas personas mayores no solo presentan lesiones físicas: también pueden desarrollar inseguridad, evitar caminar, reducir sus actividades y perder autonomía de forma progresiva. Este fenómeno se conoce como síndrome post caída y conviene detectarlo a tiempo.
Si quieres profundizar en sus síntomas, consecuencias y abordaje, puedes leer esta guía específica sobre el tema.
Leer artículo sobre síndrome post caída
Pérdida funcional, dependencia y miedo a volver a caer
Tras una caída, algunas personas conservan capacidad física, pero reducen sus actividades por inseguridad. Otras pierden autonomía para caminar, asearse, vestirse, cocinar o salir de casa. Por eso, tras una caída no basta con tratar la lesión: conviene revisar medicación, movilidad, entorno, estado emocional y necesidad de apoyo.
Prevención de caídas en personas mayores
La prevención de caídas en personas mayores debe individualizarse. No tiene el mismo riesgo una persona autónoma que vive sola que un residente con deterioro cognitivo, un paciente polimedicado o una persona con hipotensión ortostática.
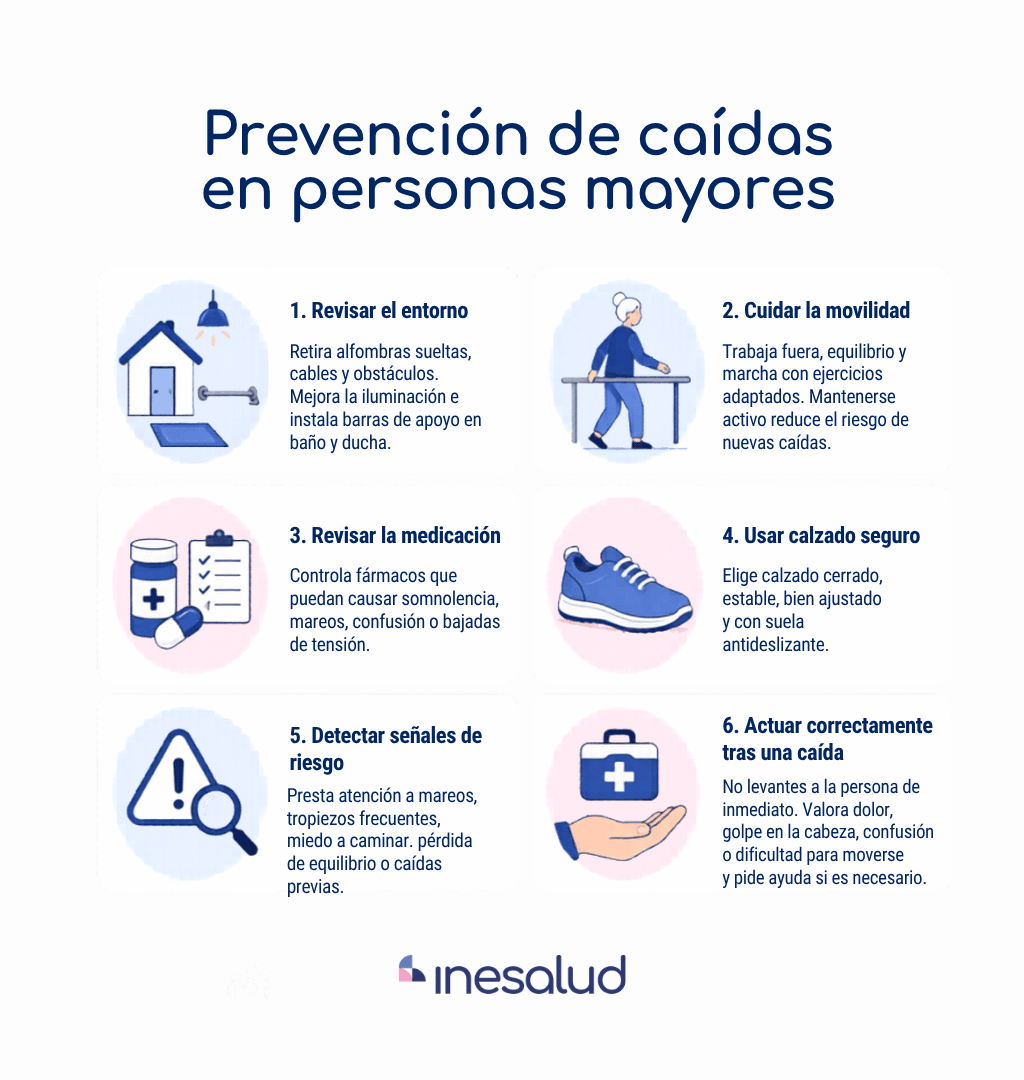
Claves para prevenir caídas en personas mayores: ejercicio, revisión del entorno, medicación, visión, calzado y apoyo profesional.
Cómo evitar caídas en personas mayores
Para saber cómo evitar caídas en personas mayores, el primer paso es detectar factores modificables. Las medidas más importantes son mantener actividad física segura, trabajar fuerza y equilibrio, revisar la visión y la audición, cuidar la hidratación, levantarse despacio y evitar desplazamientos con poca luz.
El calzado debe ser cerrado, estable, bien ajustado y con suela antideslizante. En personas con antecedentes de caída, la revisión debe ser más completa: fuerza, equilibrio, medicación, dolor, ayudas técnicas, miedo, iluminación y apoyo disponible.
Puede interesarte: 9 ejercicios para recuperar la movilidad en ancianos
Recomendaciones clave:
• Revisar la medicación, la visión, el equilibrio y el entorno después de cualquier caída.
• No normalizar las caídas como parte inevitable del envejecimiento.
Modificaciones en el hogar
El domicilio debe revisarse con criterio preventivo. Conviene retirar alfombras sueltas, cables y obstáculos; mejorar la iluminación; instalar barras de apoyo en ducha e inodoro; usar alfombrillas antideslizantes; mantener los objetos de uso diario a una altura accesible y asegurar pasamanos en escaleras.
También es importante revisar cama, sillas y sillones. Si son demasiado bajos o inestables, levantarse puede requerir más esfuerzo y favorecer la pérdida de equilibrio.
Uso de ayudas y dispositivos de seguridad
Bastones, andadores, barandillas, sillas de ducha o elevadores pueden mejorar la seguridad si están bien indicados y ajustados. Su uso debe acompañarse de educación práctica: cómo caminar, girar, levantarse, entrar en la ducha o salvar pequeños desniveles. Una ayuda mal utilizada puede aumentar el riesgo.
Detector de caídas para personas mayores
El detector de caídas para personas mayores puede ser útil en quienes viven solos, tienen antecedentes de caída o pueden permanecer tiempo en el suelo sin pedir ayuda. Puede integrarse en relojes, pulseras, colgantes o sistemas de teleasistencia. Su función principal no es evitar la caída, sino reducir el tiempo de respuesta. Por eso, debe ser un complemento, no un sustituto de la prevención.
Protocolo de caídas en residencias de ancianos
El protocolo de caídas en residencias de ancianos permite organizar la prevención, la actuación y el seguimiento. Debe incluir valoración inicial del riesgo, revisiones periódicas, identificación de residentes vulnerables, adaptación del entorno, formación del personal y registro de cada episodio.
Implementación de protocolos de seguridad
Un protocolo eficaz debe contemplar valoración funcional y de movilidad al ingreso, revisión de medicación, evaluación del calzado y ayudas técnicas, supervisión en transferencias, revisión de habitaciones y baños, control de iluminación y planes de ejercicio adaptado. También es clave una buena comunicación entre turnos.
Capacitación del personal para actuar ante una caída
El personal debe saber prevenir, valorar y comunicar una caída. Antes de levantar a un residente, hay que comprobar consciencia, dolor, movilidad, heridas, deformidades, sangrado, golpe en la cabeza o signos neurológicos. Una caída no debe verse solo como un accidente, sino como una señal que obliga a revisar el plan de cuidados.
Registro, comunicación y seguimiento del incidente
El registro debe incluir fecha, hora, lugar, actividad previa, testigos, posible causa, lesiones, actuación realizada, comunicación a familiares y medidas correctoras. Analizar estos datos ayuda a detectar patrones: caídas nocturnas, incidentes en el baño, problemas tras cambios de medicación o fallos ambientales.
Cómo actuar ante una caída de un anciano
Saber cómo actuar ante una caída de un anciano evita maniobras inadecuadas. La primera reacción no debe ser levantarlo de inmediato, sino valorar su estado general.
Primeros auxilios tras una caída
Hay que hablarle, comprobar si está consciente y observar dolor intenso, deformidad, sangrado, confusión, golpe en la cabeza, mareo, somnolencia o dificultad para mover una extremidad. Si no hay signos de gravedad y puede colaborar, se le puede ayudar a incorporarse lentamente, apoyándose en una silla estable. Si no puede levantarse, no hay que forzar: debe permanecer abrigado, acompañado y cómodo mientras llega ayuda.
Cuándo buscar atención médica
Debe solicitarse atención médica urgente si hay pérdida de conocimiento, sospecha de fractura, imposibilidad para caminar, golpe en la cabeza, vómitos, somnolencia, confusión, sangrado persistente, debilidad súbita, dificultad para hablar, dolor torácico o dificultad respiratoria. También conviene consultar si la caída se repite, no tiene causa clara o aparece miedo intenso a caminar.
Educación para la prevención de caídas
La educación sanitaria es esencial para personas mayores, familiares, cuidadores y equipos sociosanitarios. Debe explicar factores de riesgo, señales de alerta, adaptación del entorno, uso correcto de ayudas técnicas y actuación básica ante una caída.
Recomendaciones para familiares, cuidadores y equipos sanitarios
Conviene observar cambios como caminar más lento, agarrarse a muebles, levantarse con dificultad, evitar salir, tropezar con frecuencia o presentar mareos al incorporarse. Estas señales pueden indicar aumento del riesgo y deben comunicarse al equipo sanitario. Prevenir también implica acompañar, escuchar, mantener rutinas activas y promover confianza progresiva.
Sigue aprendiendo sobre el cuidado de las personas mayores
Prevenir caídas es proteger mucho más que la movilidad: es preservar independencia, reducir complicaciones, evitar ingresos innecesarios y mejorar la calidad de vida. En el cuidado de personas mayores, la formación continua en geriatría y gerontología, atención sociosanitaria, seguridad del paciente y protocolos residenciales permite intervenir con más criterio, humanidad y eficacia.
Si trabajas en el ámbito sanitario o sociosanitario y quieres ampliar tus competencias en el cuidado de personas mayores, estas formaciones pueden ayudarte a profundizar en la valoración geriátrica, la prevención de riesgos, la atención en residencias y la actuación ante situaciones urgentes:
- Curso en Enfermería Geriátrica Avanzado
- Curso de Supervisora de Residencias
- Curso de Urgencias Geriátricas
La prevención de caídas exige observación, criterio clínico y una actuación coordinada. Por eso, seguir formándose en geriatría y atención sociosanitaria es clave para ofrecer cuidados más seguros, humanos y adaptados a las necesidades reales de cada persona mayor.
Preguntas frecuentes sobre caídas en personas mayores
Referencias bibliográficas
Gama ZAS, Gómez-Conesa A. Factores de riesgo de caídas en ancianos: revisión sistemática. Rev Saúde Pública. 2008;42(5):946-956.
Coronado López JC, Vásquez Palma OA. Caídas en personas mayores: más allá de lo biomédico. Gerokomos. 2023;34(2):96-100.
Ministerio de Sanidad. Prevención de caídas en personas mayores. Estilos de Vida Saludable.



