Atención al paciente con dolor: valoración y manejo clínico

La atención al paciente con dolor consiste en evaluar su intensidad mediante escalas validadas, identificar el tipo de dolor y aplicar un tratamiento analgésico ajustado según la intensidad del dolor, con reevaluación continua.
El manejo del dolor sigue siendo uno de los retos más frecuentes en la práctica asistencial. No tanto por la falta de recursos terapéuticos, sino por la dificultad de valorar correctamente una experiencia que es, por definición, subjetiva.
Atender a un paciente con dolor implica interpretar signos clínicos, escuchar activamente y tomar decisiones terapéuticas ajustadas a cada situación. Cuando este proceso se realiza de forma estructurada, los resultados clínicos mejoran de forma evidente: menos complicaciones, mayor adherencia y mejor calidad de vida.
Cómo valorar el dolor de forma clínica y útil
La valoración del dolor en enfermería no puede depender únicamente de la impresión subjetiva del profesional. Es necesario seguir un enfoque sistemático que permita comparar, registrar y reevaluar.
En la práctica, esto se traduce en recoger siempre la misma información básica: intensidad, localización, tipo de dolor y factores que lo modifican. Este último punto suele pasarse por alto, pero es especialmente relevante en dolor crónico o neuropático.
Por ejemplo, un paciente que refiere aumento del dolor con el movimiento puede estar indicando un componente inflamatorio o mecánico, mientras que el dolor espontáneo o en descarga orienta hacia origen neuropático.
Te puede interesar Qué es el dolor y cuál es su función en el cuerpo humano
Qué escalas utilizar según el tipo de paciente
Las escalas de valoración del dolor no son intercambiables. Elegir una u otra depende directamente de la capacidad del paciente para comunicarse.
Paciente consciente
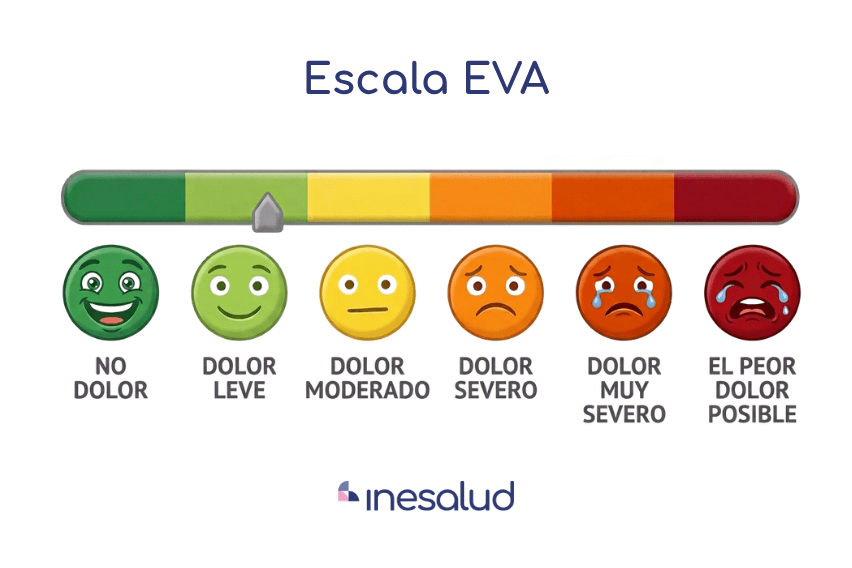
En pacientes que pueden expresar su dolor, las herramientas más utilizadas siguen siendo la Escala Visual Analógica (EVA) y la Escala Numérica. Su principal ventaja es la rapidez y la posibilidad de monitorizar cambios tras una intervención.
Sin embargo, conviene recordar que estas escalas miden intensidad, no impacto funcional ni componente emocional del dolor.
Paciente intubado o sedado
En unidades críticas, la situación cambia por completo. Aquí no hay relato del paciente, por lo que la valoración se basa en la observación clínica.
En este contexto, escalas como la BPS (Behavioral Pain Scale) o la CPOT (Critical-Care Pain Observation Tool) permiten objetivar el dolor a partir de signos como la expresión facial, la tensión muscular o la adaptación al respirador.
Su uso no es opcional: es clave para evitar tanto el infratratamiento como la sedación excesiva.
En pacientes críticos o no comunicativos, herramientas como la escala BPS permiten objetivar el dolor y guiar la toma de decisiones clínicas.
Evaluación interactiva del dolor
Selecciona el tipo de paciente para valorar el dolor:
Escala EVA: Indica la intensidad del dolor
Valor: 5/10
Dolor moderado
Te recomendamos leer Fisioterapia y fibromialgia: alivio del dolor y función
Cómo decidir el tratamiento
Una de las prácticas más extendidas (y menos precisas) es iniciar un tratamiento analgésico sin una estrategia terapéutica clara. En realidad, el tratamiento del dolor debe seguir una lógica escalonada.
La referencia clásica sigue siendo la escalera analgésica de la OMS, que organiza la intervención en función de la intensidad del dolor. No obstante, en la práctica clínica actual, esta escalera se adapta constantemente según el contexto del paciente.
Así, un dolor leve puede manejarse con analgésicos no opioides, mientras que un dolor moderado o intenso requerirá la introducción progresiva de opioides, ajustando dosis según respuesta y tolerancia, siempre valorando efectos adversos y respuesta clínica.
El punto clave no es el fármaco en sí, sino la reevaluación. Si no se evalúa la respuesta al tratamiento, el manejo del dolor es incompleto.
En la práctica clínica, ante un paciente con dolor, el abordaje debe seguir tres pasos clave: valorar con una escala validada, iniciar tratamiento analgésico según intensidad y reevaluar la respuesta tras la intervención.
Dolor oncológico: un escenario clínico complejo
El paciente oncológico rara vez presenta un único tipo de dolor. Es habitual encontrar una combinación de dolor nociceptivo, neuropático e incluso dolor asociado a tratamientos.
Esto obliga a un manejo dinámico, donde el ajuste de opioides se combina con fármacos coadyuvantes y medidas no farmacológicas.
En este contexto, la comunicación con el paciente adquiere un valor clínico real. No se trata solo de empatía, sino de obtener información clave para ajustar el tratamiento.
Ejemplo clínico: un paciente con cáncer de pulmón que mantiene EVA 7/10 pese a tratamiento inicial con opioides puede requerir no solo ajuste de dosis, sino la introducción de un coadyuvante si existe componente neuropático.
Te recomendamos leer El clavo y la bota o como empezamos a entender la percepción del dolor
Dolor crónico: cuando el síntoma se convierte en enfermedad
El dolor crónico cambia completamente el enfoque. Ya no hablamos únicamente de aliviar un síntoma, sino de intervenir sobre un proceso complejo que afecta al paciente a nivel físico, psicológico y social.
En estos casos, limitarse a la farmacoterapia suele ser insuficiente. La evidencia actual respalda un abordaje multidimensional que incluya educación, intervención psicológica y rehabilitación.
En consulta, esto se traduce en pacientes que no solo preguntan “qué tomar”, sino “cómo vivir con el dolor”.
Te puede interesar Dolor lumbar crónico: ¿Cómo aliviarlo?
El papel de enfermería en el control del dolor
En la práctica diaria, la monitorización del dolor recae en gran medida en enfermería. No solo en la recogida de datos, sino en la detección de cambios clínicos y en la evaluación de la respuesta al tratamiento.
Registrar una escala sin interpretar su evolución no aporta valor. En cambio, identificar que un paciente no mejora tras una intervención obliga a replantear el abordaje.
Además, la educación sanitaria juega un papel fundamental. Explicar al paciente qué esperar del tratamiento y cómo manejar su dolor en domicilio mejora significativamente los resultados.
Te puede interesar Estrategias para vencer el dolor migrañoso
Qué diferencia una atención correcta de una atención excelente
La diferencia no suele estar en el tipo de fármaco utilizado, sino en cómo se integra todo el proceso: valoración, intervención y reevaluación.
Un manejo adecuado del dolor implica:
- Valorar siempre con herramientas objetivas.
- Interpretar el contexto clínico.
- Ajustar el tratamiento según respuesta.
- Y, sobre todo, no normalizar el dolor como algo inevitable.
En la práctica sanitaria, tratar el dolor no es solo una competencia técnica, sino un indicador directo de calidad asistencial.
Profundizar en este ámbito permite al profesional no solo mejorar resultados clínicos, sino también desarrollar una práctica más precisa, segura y centrada en el paciente.



